نجات فوری بیمار سکته زده با سوزن

چگونه با یک سوزن بیمار سکته مغزی را نجات دهیم؟
روش پزشک چینی برای نجات بیمار سکته مغزی با سوزن زدن به سرانگشتان
روش نجات بیمار سکته مغزی با استفاده از یک سوزن
همه چیز درباره مرگ مغزی و پیوند اعضا
 وقتی به هر قسمتی از بدن ضربهای وارد شود، نخستین نشانهای که آشکار میشود تورم است. وقتی به جمجمه ضربه وارد شود مغز در داخل جمجمه متورم میشود و چون جایی برای گسترش این تورم ایجاد شده وجود ندارد، مغز روی خودش برمیگردد.
وقتی به هر قسمتی از بدن ضربهای وارد شود، نخستین نشانهای که آشکار میشود تورم است. وقتی به جمجمه ضربه وارد شود مغز در داخل جمجمه متورم میشود و چون جایی برای گسترش این تورم ایجاد شده وجود ندارد، مغز روی خودش برمیگردد.
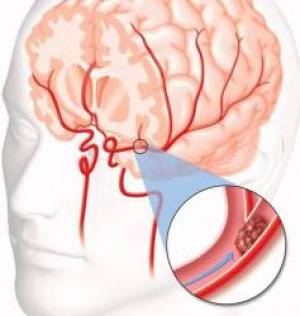
عروقی که از قلب به مغز خونرسانی می کند، بسته شده و جلوی خونرسانی به مغز گرفته می شود. زمانی که خون به مغز نرسد، سلول ها در مدت زمان چند ساعت منهدم شده و از بین می رود. خلقت بدن، شاهکار خداوند بزرگ است.
در قلب ما یک گره الکتریکی کوچک وجود دارد که این گره مسئول تولید الکتریسیته است. الکتریسیته به قلب منتقل می شود و برای قلب ضربان ایجاد می کند. به این ترتیب خون از قلب خارج می شود و به دیگر ارگان های بدن می رسد.
این گره علاوه بر تولید الکتریسیته می تواند برای مدت زمان ۸ تا ۱۰ دقیقه الکتریسیته را در خود نگه دارد، تنها خوراک این گره اکسیژن است که از ریه دریافت می شود. به محض این که به مغز ضربه وارد شد و از بین رفت، مرکز تنفس در ساقه مغز هم از بین می رود.
به عبارت دیگر به این گره کوچک در قلب اکسیژن نمی رسد تا بتواند الکتریسیته تولید کند. اما این گره می تواند برای مدت زمان ۸ تا ۱۰ دقیقه الکتریسیته را در خود نگه دارد. اگر در این مدت اورژانس خود را به بالین بیماری که تصادف کرده و بیهوش شده برساند و از دستگاه تنفس مصنوعی برای اکسیژن رسانی به بدن بیمار استفاده کند، این گره فریب می خورد و تصور می کند ریه همچنان اکسیژن موردنیازش را تامین می کند، بنابراین به ضربان ادامه می دهد. به همین علت بسیار مهم است که اورژانس خود را سریع به بیمار برساند.
اگر فردی تصادف کند و در نتیجه در کما برود، اگر اورژانس در مدت زمان ۸ تا ۱۰ دقیقه خود را به بیمار برساند و اکسیژن مصنوعی به بیمار رسانده شود، ضربان قلب برقرار می ماند، در حالی که ممکن است فرد دچار مرگ مغزی شده باشد. ضربان قلب به طور مصنوعی ادامه پیدا می کند و در نهایت تا ۱۴ روز می توان ارگان های فرد مرگ مغزی را حفظ کرد. بعد از این مدت قلب می ایستد.
این امکان وجود ندارد که بتوان فرد مرگ مغزی را مدت زمان طولانی تری با این روش زنده نگه داشت. تخریب ارگان ها در بدن با تولید سم همراه است، مغز تخریب شده و در نتیجه سم ترشح می کند که به روی گره قلب منتقل شده و آن را از کار می اندازد. این اتفاق در نهایت ممکن است ۱۴ روز طول بکشد.
برداشت ارگان های فرد مرگ مغزی باید در مدت زمان یک تا ۱۴ روز انجام شود. چون مراقبت از ارگان ها در بیمارستان های کشور اصولی انجام نمی شود و باید همه افراد در این زمینه تحت آموزش قرار گیرند، اکنون این محدودیت وجود دارد که باید در مدت زمان ۴ تا ۵ روز بعد از مرگ مغزی ارگان ها برداشته شود. در این مدت نیز ساعت به ساعت کیفیت ارگان ها کاهش پیدا می کند.
یکی از نخستین ارگان هایی که از بین می رود ریه است. ریه با محیط اطراف در ارتباط و در معرض هوای آلوده است. تا وقتی انسان زنده است، سیستم ایمنی بدن از ریه ها در مقابل هوای آلوده محافظت می کند. وقتی فرد می میرد، سیستم ایمنی وجود ندارد. علاوه بر این در تصادفات دنده ها در اثر ضربه به ریه آسیب می رسانند.
علل مرگ مغزی
علل مرگ مغزی و سن مرگ مغزی در افراد در سطح دنیا متفاوت است. شایع ترین علت مرگ مغزی در ایران ضربه به سر است و شایع ترین علت ضربه به سر نیز تصادفات رانندگی جاده ای است. به علت تصادفات جاده ای، آمار مرگ مغزی در ایران بالاست. درصد کمی از افراد نیز به علت سکته مغزی و علت های دیگر از جمله سقوط از ارتفاع دچار مرگ مغزی می شوند.
در ایران سالانه پنج تا هشت هزار نفر دچار مرگ مغزی می شوند. از این تعداد ۵۰ درصد افراد یعنی ۲۵۰۰ تا ۴۰۰۰ نفر قابلیت اهدای عضو دارند. سیستم راهنمایی رانندگی و ایمنی جاده ها و ایمنی کار در کشور ما باید طوری باشد که اصلا مرگ مغزی نداشته باشیم.
در ایران مرگ مغزی بیشتر در محدوده سنی ۲۰ تا ۴۰ سال است. چون اغلب جوانان به علت رعایت نکردن قوانین و مناسب نبودن ایمنی جاده ها با تصادف مواجه می شوند. در اروپا سن غالب مرگ مغزی ۵۰ تا ۷۰ سال است و علت شایع مرگ مغزی در کشورهای اروپایی سکته مغزی عنوان شده است. در این کشورها مردم قوانین و مقررات رانندگی را رعایت می کنند و در زمینه فرهنگ سازی کارهای زیادی انجام شده است.
از سوی دیگر جاده ها نیز ایمن و استاندارد است و به همین علت مرگ مغزی در نتیجه تصادفات جاده ای کمتر است. ما امیدواریم روزی در کشور به جایی برسیم که اصلا مرگ مغزی نداشته باشیم، اما اگر مرگ مغزی داشته باشیم باید در کنار آن سیستم اهدای عضو هم وجود داشته باشد.
سیستم اهدای عضو در مشکلاتی که پیش از این اشاره شد هیچ دخالتی نداشته است. سیستم اهدای عضو از جایی وارد می شود که فردی در اثر مرگ مغزی فوت می کند و تلاش می کنیم با اهدای ارگان های فرد دچار مرگ مغزی، زندگی هشت نفر را از مرگ نجات دهیم.
آنچه باید درباره پیوند اعضا بدانیم
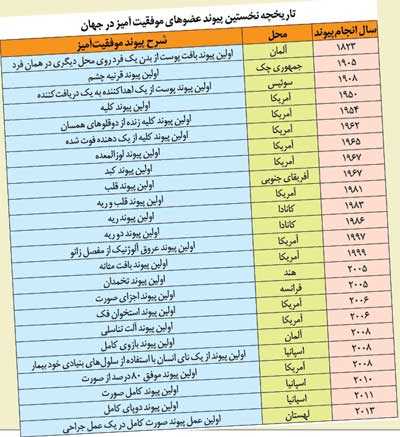
از زمانی که در تاریخ پزشکی عضوی از انسان با موفقیت پیوند زده شد قریب به دو قرن میگذرد. سال ۱۸۲۳ بود که نخستین بار اولین پیوند بافت پوست از یک محل بدن فرد روی محل دیگری با موفقیت در آلمان انجام شد.
از آن زمان تا به امروز با پیشرفت دانش پزشکی، از اهدای میتوکندری در قالب سلول های تخمک گرفته تا امکان اهدا و پیوند بیشتر اندام های داخلی و بافت های بدن، در شرایطی که در بدن قابلیت ادامه کار نداشته باشند و خطر مرگ را برای او به همراه بیاورند قابلیت تعویض و پیوند را دارند. امروزه کار تا به آنجا پیش رفته که اخیرا پزشکی به نام سرجیو کاناورو در ایتالیا ادعای امکان پذیر بودن پیوند سر را مطرح کرده است! ایده ای جنجالی که هرچند بسیاری از متخصصان فعلا آن را در حد یک شوخی می پندارند، با این حال از افق پیش روی بشر در سال های آینده خبر می دهد.
انواع پیوند عضوهای رایج در جهان
پیوند اعضا یا اندام های بدن به طور کلی در چهار سبک مورد بررسی و مطالعه قرار گرفته است:
۱ ـ پیوند از بیمار به خودش: این نوع پیوند بیشتر در مورد بافت های اضافی یا بافت هایی که قدرت بازسازی خودشان را دارند، انجام می شود. مثل پیوندهای پوستی یا برداشتن سیاهرگ از پای بیمار برای بازسازی عروق قلبی.
۲ ـ پیوند عضو یا بافت بین دو جاندار از یک گونه واحد (مثلا انسان به انسان): در این حالت دو موجود زنده از نظر ژنتیکی با هم یکسان نیستند. بیشتر پیوندهایی که امروز انجام می شود از این نوع است.
۳ ـ پیوند عضو یا بافت بین دو جاندار از یک گونه واحد در شرایطی که دهنده و گیرنده از نظر ژنتیکی همسان هستند: مانند پیوند بین دوقلوهای همسان. این نوع پیوند از نظر پاسخ ایمنی بدن، مانند پیوند از شخص به خودش است.
۴ ـ پیوند عضو یا بافت بین دو جاندار از دو گونه متفاوت: مانند پیوند دریچه های قلب خوک به انسان.
امروزه بسیاری از انواع پیوندهای عضو در کشور ما انجام می پذیرد. با این حال سطح پایین اطلاعات جامعه از فرآیند پیوند اعضا بویژه در مورد بیماران مرگ مغزی موجب شده تا در بسیاری از موارد فرصت برای نجات جان بیماران نیازمند عضو از دست برود.
آنچه درباره کارت اهدای عضو باید بدانید
اکنون آمار اهدای عضو در سطح کشور به ۷۰ درصد رسیده است. اینکه در مدت زمان ده سال آمار اهدایی عضو از ۴ درصد به ۷۰ درصد رسیده بسیار مهم است.
 ما در مقایسه با دیگر کشورهای دنیا سابقه طولانی در ا هدای عضو نداریم، اما هنوز باید در زمینه فرهنگ سازی اقداماتی انجام شود. فرهنگ سازی در کشور ما نهادینه نشده و به صورت جزیره ای انجام می شود. هر کدام از مراکز فراهم آوری برای خودش کارهای فرهنگی انجام می دهد و برای مثال کارت اهدا صادر می کند.
ما در مقایسه با دیگر کشورهای دنیا سابقه طولانی در ا هدای عضو نداریم، اما هنوز باید در زمینه فرهنگ سازی اقداماتی انجام شود. فرهنگ سازی در کشور ما نهادینه نشده و به صورت جزیره ای انجام می شود. هر کدام از مراکز فراهم آوری برای خودش کارهای فرهنگی انجام می دهد و برای مثال کارت اهدا صادر می کند.
در کشورهای پیشرفته فرهنگ سازی از مباحث علمی جدا و به نهادهای مردمی واگذار شده است. برای اولین بار در اسفند ۱۳۹۳ سامانه کارت اهدای عضو کشوری به نشانی ehda.center راه اندازی شده که همه می توانند پس از وارد کردن مشخصات در این سامانه بلافاصله کارت خود را چاپ کنند و نزد خود نگه دارند.
دکتر هاشمی، وزیر بهداشت، درمان آموزش پزشکی نخستین فردی بوده که در این سامانه ثبت نام کرده است. این سامانه روز جهانی کلیه رونمایی شد. قرار است یک سازمان مرد م نهاد به عنوان هسته مرکزی فرهنگ سازی پیوند و اهدای اعضا راه اندازی شود.
در مرکز فراهم آوری اعضای پیوندی بیمارستان مسیح دانشوری حدود یک میلیون و ۴۰۰ کارت اهدای عضو و در مجموع حدود ۲.۵ تا سه میلیون نفر در ایران کارت اهدای عضو دریافت کرده اند که این افراد هم می توانند به طور مجدد در سامانه کارت اهدای عضو کشوری ثبت نام کنند.
کارت اهدای عضو از نظر قانون اجرایی در ایران وجهه قانونی ندارد. وقتی مردی دچار مرگ مغزی می شود، حتی اگر کارت اهدای عضو هم داشته باشد، رضایت اولیای دم ضروری است. از سال ۱۳۸۴ کارت اهدای عضو صادر شده است. روزهای اول شاید روزی ۳۰ نفر متقاضی دریافت کارت بودند، اما اکنون تعداد متقاضیان به روزی هزار نفر رسیده است.
وقتی کارت اهدای عضو را به خانواده نشان می دهیم، خانواده بلافاصله رضایت می دهند و تاکنون موردی گزارش نشده است که فرد مرگ مغزی کارت اهدای عضو داشته باشد و خانواده به اهدای عضو رضایت ندهد. از نظر شرعی و قانونی برای اهدای عضو نیازی به رضایت نیست، چون از نظر شرع انسان مالک کالبد خودش نیست. از نظر قانون مجلس شورای اسلامی در صورتی که فردی شفاهی یا از طریق کارت اهدای عضو رضایت خود را اعلام کرده باشد، به گرفتن رضایت از خانواده نیازی نیست. اما براساس قانون مدنی در همه کشورها اخذ رضایت از خانواده برای اهدای عضو الزامی است.
در انگلیس در یک دوره زمانی بدون اخذ رضایت از اولیای دم اهدای عضو انجام می شد، اما بعد از مدتی بررسی ها نشان داد روحیه اجتماعی مردم بشدت آسیب دیده است. براساس قانون مدنی در کشور ما باید از اولیای دم یعنی پدر، فرزند ذکور به سن قانونی رسیده و جد پدری رضایت گرفته شده و نیازی نیست از همسر، مادر و دختر رضایت گرفته شود. اما براساس عرف باید از همه این افراد رضایت گرفته شود؛ حتی اگر یک نفر از آنها رضایت نداشته باشد، اهدای عضو انجام نمی شود.